辅助生殖技术的快速发展为众多不孕不育家庭带来了希望,但面对纷繁复杂的医疗信息,如何科学选择高成功率的试管婴儿医院成为关键。据临床数据显示,国内正规生殖中心的平均妊娠率为40%-60%,而国际顶尖机构的活产率可达70%以上,这种差异既与技术设备相关,也与个体化诊疗方案密不可分。
一、核心指标评估体系
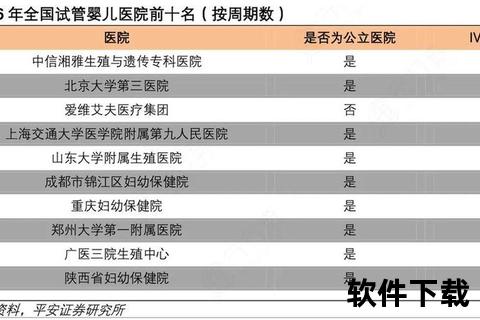
1. 成功率的多维度解读
医疗机构公布的"临床妊娠率"需区分胚胎着床率与活产率,优质机构会按年龄分层公布数据。例如西北妇女儿童医院针对35岁以下患者PGT技术妊娠率达75%,而40岁以上群体则降至35%。建议关注近3年CDC认证的周期活产率数据,这比单次移植成功率更具参考价值。
2. 技术资质分级体系
国家卫健委将辅助生殖机构分为四类:仅夫精人工授精(AIH)、供精人工授精(AID)、第一/二代试管婴儿(IVF-ICSI)、第三代胚胎植入前遗传学检测(PGD/PGS)。具备PGD资质的56家机构中,北医三院、中信湘雅等10家年周期量超5000例,形成成熟的技术流水线。
3. 实验室等级认证
胚胎实验室的空气质量、温控系统直接影响受精率。国内通过CAP认证的实验室不足20家,如上海仁济医院配备Time-lapse胚胎实时监测系统,可筛选最具发育潜能的胚胎。
二、区域医疗资源配置特征

1. 京津冀技术集群
北京协和医院生殖中心年接诊量超10万人次,其特色生殖外科团队可同步处理子宫内膜异位症等并发疾病。天津中心妇产医院建立卵子银行,为卵巢早衰患者提供生育保险。
2. 长三角创新高地
上海九院首创"温和刺激方案",将促排药物使用量降低40%,显著减少卵巢过度刺激风险。南京鼓楼医院开展线粒体移植技术,提升高龄患者卵子质量。
3. 珠三角跨境医疗圈
中山一院建立东南亚最大的胚胎植入前遗传诊断中心,可检测2000余种单基因病。毗邻港澳的区位优势,使其在PGD-M技术应用上保持领先。
三、特殊人群决策模型
1. 复发性流产群体
山东大学附属生殖医院采用子宫内膜容受性检测(ERT)联合宫腔灌注治疗,使反复移植失败患者的临床妊娠率从23%提升至51%。
2. 肿瘤患者生育保存
北京大学人民医院生殖中心开展卵巢组织冷冻技术,已为300余例青少年肿瘤患者保存生育力,解冻后活产率达29%。
3. LGBT群体选择策略
美国加州、伊利诺伊州等地区法律允许第三方辅助生殖,HRC Fertility等机构提供全流程法务支持,但周期费用约3.5万美元。
四、决策支持工具应用
1. 智能匹配系统
国家辅助生殖技术管理信息系统已接入98家机构,患者输入年龄、AMH值、病史等信息后可获得机构推荐。
2. 远程会诊模式
中信湘雅医院开通5G远程诊疗,患者可通过VR技术360°观察胚胎培养过程,专家在线解读胚胎发育图谱。
3. 医疗大数据分析
上海市第一妇婴保健院开发成功率预测模型,整合基础体温曲线、宫腔血流参数等12项指标,预测准确率达83%。
选择医疗机构时需建立动态评估机制:初诊阶段侧重机构资质核查,促排周期关注实验室响应速度,移植阶段考察个性化支持方案。建议患者建立治疗日志,记录卵泡监测数据、用药反应等,为医患决策提供依据。卫生监管部门提示,要警惕"包成功"等违规宣传,正规机构均按卫健委要求公示收费标准及风险告知书。




