清晨,一位65岁的退休教师在晨练时突然口齿不清、左侧肢体无力,家人紧急送医后被诊断为脑血栓。这个场景每天都在医院上演,数据显示我国每年新发脑血栓患者约200万,每21秒就有一人因此死亡。面对这个威胁生命的"隐形杀手",科学用药成为挽救脑细胞的关键战役。
一、脑血栓治疗药物全景解析
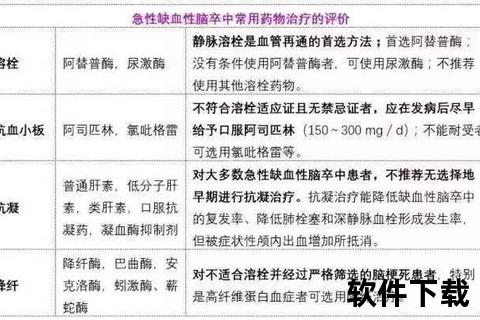
1. 溶栓药物:时间窗内的黄金救援
重组组织型纤溶酶原激活剂(rt-PA)作为国际公认的溶栓金标准,需在发病4.5小时内静脉输注,能使闭塞血管再通率达46%。尿激酶作为替代选择,适用于无法使用rt-PA的情况,但需注意其全身性纤溶风险。新型溶栓药物如瑞替普酶正在临床试验中,其半衰期延长特性可能拓宽治疗时间窗。
2. 抗血小板药物:血管通畅的守护者
阿司匹林通过抑制血栓素A2生成,降低30%复发风险,但需警惕消化道出血。氯吡格雷阻断ADP受体,与阿司匹林联用可使高危患者复发风险下降32%。替格瑞洛作为新型P2Y12抑制剂,起效更快且不受基因型影响,尤其适合亚洲人群。
3. 抗凝药物:特殊病因的关键防线
华法林仍是房颤相关脑血栓的首选,需维持INR在2-3之间。新型口服抗凝药利伐沙班无需监测凝血,但肾功能不全者需调整剂量。急性期后抗凝治疗需平衡出血与血栓风险,建议采用CHA2DS2-VASc评分系统决策。
4. 他汀类药物:稳定斑块的多面手
阿托伐他汀除降脂外,可抑制炎症反应,使斑块体积缩小36%。瑞舒伐他汀对HDL-C提升更显著,适合合并代谢综合征患者。治疗目标应将LDL-C降至1.8mmol/L以下,或较基线降低50%。
5. 神经保护剂:挽救濒死脑细胞
依达拉奉通过清除自由基减少神经损伤,需在24小时内启动治疗。丁苯酞改善微循环同时促进侧支开放,可使NIHSS评分改善率提升25%。联合用药时需注意药物相互作用,建议间隔2小时给药。
二、临床用药策略优化

1. 时间导向的阶梯治疗
超急性期(<6小时)首选rt-PA静脉溶栓,配合替罗非班桥接治疗。急性期(6-72小时)启动双抗治疗,阿司匹林+氯吡格雷联用21天。恢复期(>72小时)转为单药维持,配合丁苯酞改善认知。
2. 特殊人群个体化方案
孕妇禁用华法林,低分子肝素为首选。肾功能不全者优选瑞舒伐他汀,肌酐清除率<30ml/min时替格瑞洛需减量。出血高风险患者可考虑西洛他唑替代,其血管扩张作用可降低出血风险。
3. 介入治疗的药物配合
颈动脉支架术后需双抗治疗至少3个月,氯吡格雷抵抗患者可换用普拉格雷。急性取栓后替罗非班持续泵注24小时,可使再闭塞率下降18%。合并房颤者优先选用新型口服抗凝药,减少支架内血栓风险。
三、治疗中的关键注意事项
1. 出血风险管理体系
建立出血评分卡(CRUSADE评分),高危患者避免三联抗栓。上消化道出血时采用PPI保驾,优选泮托拉唑。颅内出血立即停用抗栓药物,凝血功能异常者使用鱼精蛋白拮抗。
2. 治疗监测三维模型
血栓弹力图指导药物调整,MA值应控制在50-60mm。CYP2C19基因检测发现氯吡格雷代谢异常者,换药可使疗效提升40%。治疗期间监测肝酶、肌酸激酶,他汀相关肌病发生率可降至0.1%。
3. 用药依从性提升策略
采用智能药盒提醒服药,使达标率提升35%。简化用药方案(如固定复方制剂),漏服率下降28%。建立患者用药日记,记录出血体征和血压变化。
行动指南:把握急救黄金时间
当出现"FAST"预警信号(面部下垂、手臂无力、言语含糊、及时送医),立即拨打急救电话。家庭急救时保持患者侧卧位,清除口腔异物,记录症状出现时间。治疗恢复期每日监测血压(目标<140/90mmHg)、每周检测凝血功能。预防复发需坚持地中海饮食,每周150分钟中等强度运动,配合阿司匹林+阿托伐他汀基础预防。




