糖尿病被称为“甜蜜的负担”,全球每10秒就有1人因此病离世,而我国患者人数已超1.1亿。当饮食和运动无法控制血糖时,药物治疗成为关键钥匙。这些药物如同精准的靶向导弹,各自通过独特机制调节血糖平衡。掌握它们的特性,能帮助患者更科学地与疾病共处。
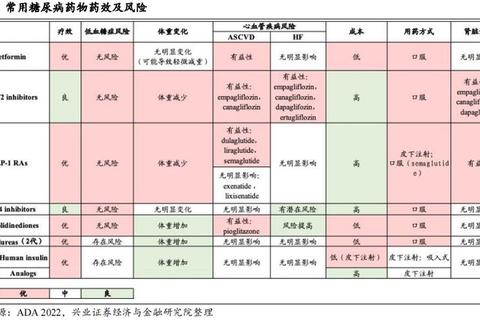
一、血糖调节的生物学基础
血糖稳态依赖于胰岛β细胞分泌的胰岛素和α细胞分泌的胰高血糖素的动态平衡。当胰岛素抵抗或分泌不足时,葡萄糖无法有效进入细胞,导致血液中糖分蓄积。现代降糖药物正是针对这一过程中的7大关键环节精准干预。
二、口服降糖药物分类及机制解析
(一)促胰岛素分泌剂
1. 磺脲类(如格列美脲)
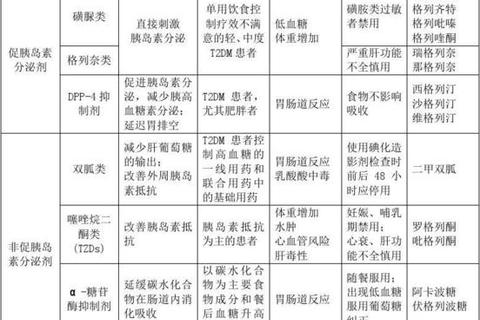
2. 格列奈类(如瑞格列奈)
(二)非促胰岛素分泌剂
3. 双胍类(二甲双胍)
4. 噻唑烷二酮类(吡格列酮)
5. α-糖苷酶抑制剂(阿卡波糖)
(三)新型靶向药物
6. DPP-4抑制剂(西格列汀)
7. SGLT2抑制剂(达格列净)
三、注射类降糖药物
8. 胰岛素类
9. GLP-1受体激动剂(利拉鲁肽)
四、特殊人群用药指南
(一)儿童糖尿病患者
(二)妊娠期管理
(三)合并症患者
五、用药安全与生活管理
1. 低血糖应急处理:立即服用15克快效糖(如4颗方糖),15分钟后复测血糖
2. 药物协同效应:磺脲类与β受体阻滞剂联用可能掩盖心悸等低血糖症状
3. 监测要点:使用SGLT2抑制剂需关注泌尿系统感染征兆
4. 饮食配合:α-糖苷酶抑制剂需保证碳水化合物摄入量,否则影响药效
血糖控制是一场需要医患协同的持久战。最新研究显示,早期强化治疗可使β细胞获得"喘息期",部分患者甚至实现药物减量。建议每3个月进行糖化血红蛋白检测,结合动态血糖监测技术,绘制个性化血糖图谱。记住,合理用药与生活方式干预的结合,才是战胜糖尿病的关键武器。




