新生儿黄疸是宝宝出生后最常见的健康问题之一,约60%的足月儿和80%的早产儿会出现皮肤黄染现象。这种黄色变化源于体内胆红素代谢异常,虽然大多数属于生理性过程,但若胆红素水平过高或持续时间过长,可能引发神经系统损伤等严重后果。科学掌握黄疸的光疗标准,对守护新生儿健康至关重要。
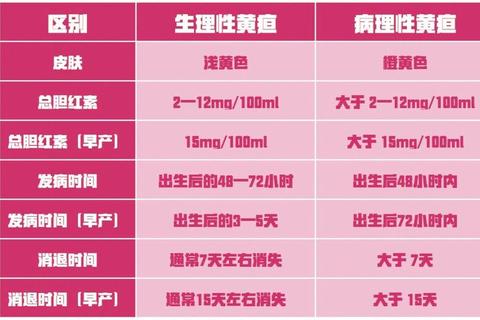
一、新生儿黄疸的光疗原理与必要性
蓝光治疗是降低新生儿胆红素最安全有效的方法。其原理是利用425-475nm波长的蓝光,将皮肤表层的脂溶性胆红素转化为水溶性异构体,通过胆汁和尿液排出体外。研究显示,光疗的干预阈值远低于可能引发胆红素脑病的危险值,可有效预防核黄疸等并发症。
二、黄疸光疗的核心标准:胆红素值与日龄
是否需要光疗需综合考虑新生儿的胎龄、出生时龄、是否存在高危因素及胆红素上升速度。根据国际指南和临床实践,具体标准分为三类:
1. 足月儿(胎龄≥38周)
2. 早产儿(胎龄35-37周)
3. 极低体重早产儿(胎龄<35周)
由于血脑屏障发育不完善,光疗标准更低,需在出生后立即监测并动态评估。
高危因素清单:
三、光疗的临床操作与注意事项
1. 光疗实施要点
2. 疗程与终止标准
3. 可能副作用及处理
四、家庭护理与就医信号
1. 居家观察要点
2. 必须就医的警示信号
五、常见误区与科学应对
1. “黄疸会自然消退,无需治疗”
生理性黄疸虽可自愈,但部分病例会发展为病理性,需动态监测而非被动等待。
2. “晒太阳可替代医院光疗”
日光中有效蓝光占比不足1%,且紫外线可能损伤皮肤,仅作为辅助手段。
3. “停母乳能根治黄疸”
母乳性黄疸多为良性过程,暂停母乳仅用于确诊,恢复喂养后黄疸可能反复但不影响健康。
新生儿黄疸的管理需要医学专业性与家庭护理的紧密结合。家长应掌握基本判断标准,避免盲目焦虑或延误治疗。当胆红素值达到光疗阈值时,及时规范的治疗能将风险降至最低。记住:黄疸不是洪水猛兽,科学认知和规范干预才是守护宝宝健康的关键。




