宫颈癌是威胁女性健康的重大疾病,但它的发生并非偶然。研究表明,99.7%的宫颈癌病例与高危型人瘤病毒(HPV)持续感染密切相关。这一发现不仅揭示了宫颈癌的明确病因,更为人类预防和消除这种癌症提供了科学路径。理解HPV感染如何引发癌变,识别高危因素,并采取精准防控措施,是守护女性健康的关键。
一、从感染到癌变:HPV的致命潜伏
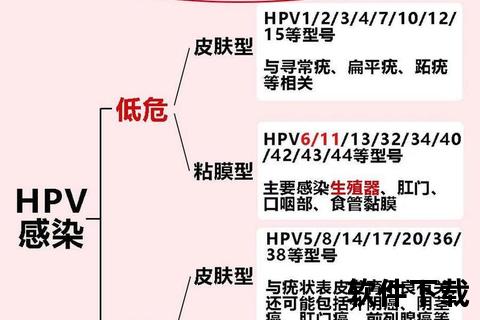
HPV家族包含200多种亚型,其中14种被列为高危型(hr-HPV),尤以HPV16/18型最具致癌性,导致84.5%的宫颈鳞癌。病毒通过性接触传播,感染初期通常无症状,但存在两种截然不同的结局:
从首次感染到癌前病变约需5-10年,而进展为浸润癌可能长达20年。这个漫长的窗口期,为早期干预提供了宝贵机会。
二、高危因素:那些加速癌变的推手
除了HPV感染,多重风险因素会显著增加癌变概率:
1. 行为因素
2. 生物学因素
3. 环境因素
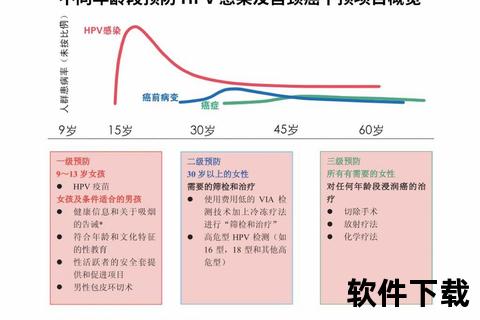
三、三级防御体系:科学阻断癌变之路
第一道防线:疫苗接种
第二道防线:精准筛查
采用"三阶梯筛查法":
1. 初筛:25岁起每5年进行HPV核酸检测,或每3年TCT检查
2. 确诊:对HPV16/18阳性者直接转诊镜;其他高危型阳性需结合TCT结果判断
3. 治疗:CIN1级可观察,CIN2/3级需宫颈锥切等治疗,阻断癌前病变
2023年新型筛查技术突破:HPV核酸检测灵敏度达95%,且可延长筛查间隔至5年
第三道防线:创新疗法
对于已确诊患者,治疗方案呈现精准化趋势:
四、特殊人群防控要点
1. 青少年女性
2. 妊娠女性
3. 绝经女性
五、健康行动指南
1. 症状预警
出现接触性出血、经期延长、恶臭分泌物等症状,立即就医检查
2. 生活方式干预
3. 医疗资源配置
宫颈癌的防控是一场需要个人、家庭和社会共同参与的持久战。截至2025年,全球已有140个国家将HPV疫苗纳入免疫规划,中国《加速消除宫颈癌行动计划》明确提出2030年实现15岁女孩90%接种覆盖率。每个女性都应成为自身健康的第一责任人,通过疫苗接种构筑免疫屏障,借助定期筛查织密防护网,最终实现将宫颈癌发病率降至4/10万以下的消除目标。




